Proteção Solar

A fotoproteção, especialmente com uso de protetor solar, é um importante fator na prevenção do melanoma e de outros cânceres de pele, embora seu impacto ainda seja limitado. No Brasil (2026–2028), estimam-se cerca de 263 mil casos de câncer de pele não melanoma, mais frequentes e menos letais. O melanoma soma cerca de 9,3 mil casos, sendo menos comum, porém mais agressivo. Globalmente, o melanoma ocupa a 17ª posição, enquanto o não melanoma está entre os mais incidentes.
Proteção Solar
A fotoproteção ou o incentivo ao uso de proteção solar tem sido considerado o principal fator de prevenção ambiental modificável associado à menor incidência de melanoma e outros tipos de câncer de pele (não melanoma)1.
Numerosas campanhas referentes à frequência de uso e o tipo de protetor solar foram implementadas em todo o mundo; no entanto, seu impacto na incidência e nas taxas de mortalidade por câncer de pele ainda é um desafio e parece ser limitado2.
No Brasil, em publicação realizada pelo INCA (Instituto Nacional de Câncer), estima-se a ocorrência de câncer de pele, para o triênio de 2026 a 20283, nos seguintes patamares:
- 263.280 casos novos de câncer de pele não melanoma; são responsáveis pela maior parte dos casos diagnosticados e apresentam baixa letalidade
- 9.360 casos novos de câncer de pele melanoma; menos frequente, porém apresentam maior agressividade e potencial de disseminação.
Em relação ocorrência global, o câncer de pele melanoma ocupa a 17ª posição, enquanto o câncer de pele não melanoma (excluindo-se o carcinoma basocelular) é o quinto tipo mais incidente no mundo, com cerca de 1,2 milhão de casos novos estimados em 20224.
O câncer de pele não melanoma é o mais incidente no país, em todas as regiões brasileiras, em ambos os sexos, exceto na região Norte, onde ocupa a segunda posição3.
A seguir temos uma representação gráfica sobre as taxas ajustadas de incidência por 100 mil habitantes, estimadas para o ano de 2026, segundo Unidade da Federação (melanoma maligno da pele)5. Fonte: INCA, 20265
![]()

E por esta lente, o autocuidado em saúde pode ser contemplado como uma ação estratégica dentro da agenda de fotoproteção; que é um elemento profilático e terapêutico6 frente aos efeitos danosos da radiação ultravioleta (UV) e engloba a abordagem por meio do uso de protetores solares, vestimentas protetoras e exposição restrita à luz solar.
Ao investigar atitudes e comportamentos dos indivíduos em relação à utilização de protetores solares (fotoprotetores) - principal abordagem cosmética contra os efeitos nocivos da radiação ultravioleta (UV) - um estudo transversal e online, conduzido em 20 países (incluindo o Brasil) com 50.552 indivíduos a partir de 16 anos7, demonstrou que:
- 83,2% relataram ter se exposto voluntariamente ao sol (para tomar sol) pelo menos uma vez nos últimos 12 meses, com taxas mais altas entre o gênero masculino em comparação com gênero feminino (p < 0,001) e com maior prevalência entre os participantes residentes na África e América Latina e na faixa etária de 16 a 34 anos (87,51%)7.
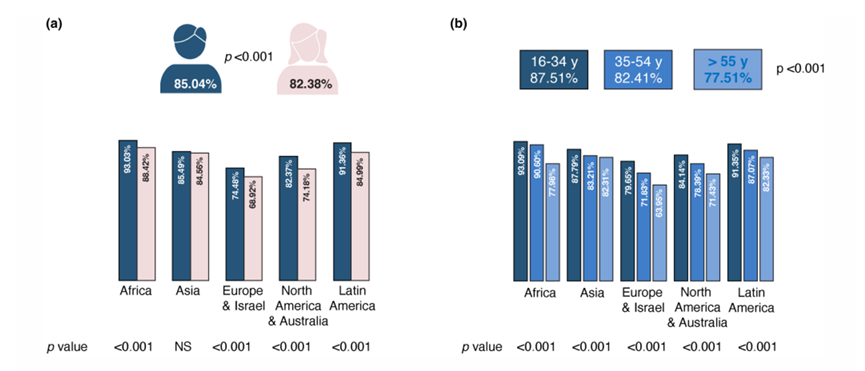
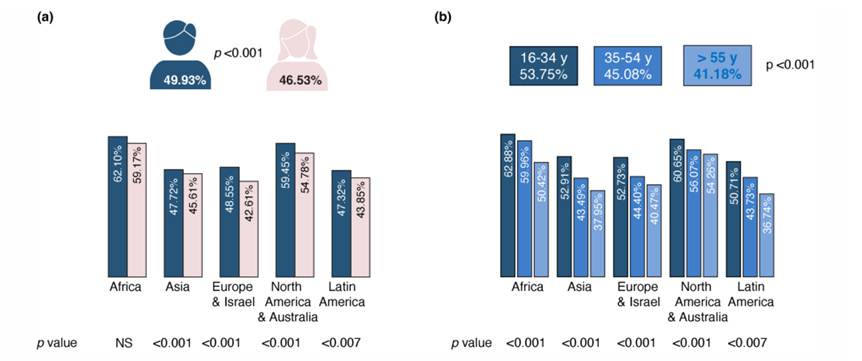
- 47,96% dos participantes reconheceram ter se exposto ao sol entre 10h e 16h, com taxas mais elevadas entre os homens (49,33%), residentes na África e América do Norte/Australia e na faixa etária de 16 a 34 anos (53,75%)7.

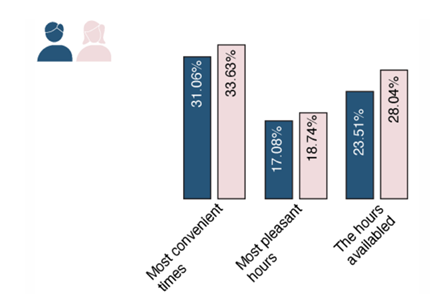
Os principais motivos para tal comportamento, de exposição solar entre 10h e 16h foram: horários correspondiam aos momentos mais convenientes (32,28%), seguido pelo fato de que esses são os horários em que eles estão disponíveis (25,68%) e que se trata dos horários mais agradáveis (17,88%). Não foram identificadas diferenças nas respostas, na distribuição entre os gêneros7.
Sobre a boa prática de da aplicação de protetor solar a cada 2 horas ao ar livre, apenas 24,05% dos participantes afirmaram ter este comportamento; sendo o gênero feminino e a faixa etária entre 16 e 34 anos, os que demonstraram uma prevalência significativamente maior desse comportamento (p < 0,001)7.

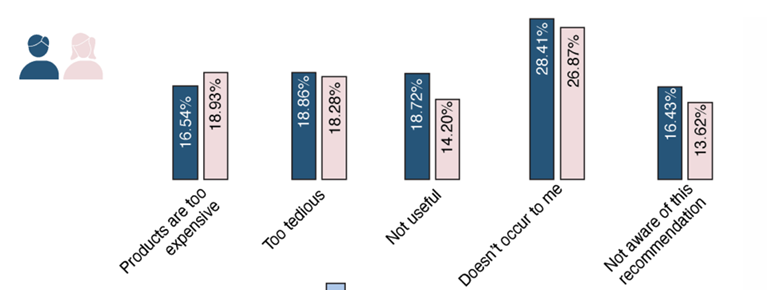
O esquecimento (“não me ocorre”), a percepção de que é “tarefa muito tediosa”, assim como preço, dúvida sobre a eficácia e desconhecimento dessa recomendação parecem ser as maiores barreiras à adesão adequada, especialmente entre os homens7.
Em termos de aplicabilidade do estudo na prática clínica, a principal reflexão é como a análise de informações e dados em saúde pode ser uma poderosa ferramenta para tomada de decisão em relação a medidas e estratégias em saúde pública. A planificação eficiente do sistema de saúde8, tem como objetivo auxiliar no desenvolvimento de habilidades e competências por parte gestores e profissionais de saúde, para organizar e monitorar os processos da atenção à saúde com foco nas necessidades locais, aportando contribuições importantes na melhoria do processo de trabalho das equipes de saúde e uma gestão mais coordenada e equitativa dos recursos.
Uma das iniciativas mais conhecidas, de letramento e de autocuidado em saúde em relação a pele, é o “Dezembro Laranja”. Liderada pela Sociedade Brasileira de Dermatologia (SBD), a campanha visa promover a saúde da pele, conscientizar a população sobre a prevenção do câncer de pele, e orientar sobre as medidas fotoprotetoras, incluindo a prescrição responsável e capacitada sobre a aplicação do filtro solar adequado assim como o incentivo à realização de autoexames, utilizando a Regra ABCDE, que ajuda a identificar pintas e manchas suspeitas9.
A Regra ABCDE indica que uma lesão suspeita apresenta9:
(A) Assimetria – pintas com formas desiguais.
(B) Bordas – irregulares ou mal definidas.
(C) Cor – presença de diferentes tons em uma mesma pinta.
(D) Diâmetro – lesões maiores que 5mm.
(E) Evolução – mudanças no tamanho, forma ou cor.

Porém, é valido ressaltar que diante de qualquer suspeita, a orientação é sempre procurar um dermatologista para avaliação especializada; principalmente na vigência de outros sinais que também merecem atenção, como: nódulos, áreas inchadas, feridas que não cicatrizam, alterações no brilho da pele e histórico familiar de câncer de pele9.
Outro aspecto potente, e recentemente apresentado no Congresso da Academia Europeia de Dermatologia e Venereologia (2025)10, versa sobre a avaliação de impacto à saúde em relação a ciência da fotoproteção. Trata-se de uma “calculadora de impacto econômico de proteção solar”, e que representa uma inovação na quantificação dos benefícios econômicos associados à adoção de medidas eficazes de proteção solar.
O cruzamento de dados clínicos sobre a eficácia do protetor solar, epidemiológicos do Global Cancer Observatory e econômicos referentes à custos médicos ajustados pela inflação, apontaram que o uso regular de protetor solar poderia economizar mais de R$ 2,5 bilhões ao sistema público de saúde brasileiro em cinco anos e evitar até 113.444 casos de câncer de pele não melanoma em 15 anos10.
Ou seja, o uso diário de protetor solar representa uma das estratégias mais eficazes e de baixo custo para reduzir casos de câncer de pele e aliviar os gastos públicos com tratamento. O retorno sobre investimento (ROI) pode chegar a até 18,9 vezes nesse período, o que significa que cada dólar investido em protetor solar pode poupar quase 19 dólares em custos de tratamento diretos e indiretos do câncer de pele não meloma10.
Os resultados preliminares provocam a reflexão de que o protetor solar deve ser entendido como um item essencial de saúde, tanto quanto acesso à medicamentos, vacinas, uma vez que os dados demonstram um sólido retorno do investimento para o sistema de saúde.
A conexão do conhecimento científico as ciências do direito e da economia11 são uma nova e importante construção no campo da geração de evidências concretas para subsidiar políticas públicas e ações de valor dos hábitos preventivos e da importância do acesso.
Afinal, o Brasil apresenta um dos mais altos índices de radiação UV do mundo, principalmente em condições de céu claro. Devido às características climáticas brasileiras, uma pessoa sem proteção pode chegar a receber uma dose diária de UV mais de 50 vezes superior a 108 J/m2, que é o recomendado pela Organização Mundial de Saúde (OMS)6.
A fotoproteção vai além da questão estética, configurando-se como uma importante medida de saúde pública e prevenção. O uso diário de protetor solar representa um hábito essencial de autocuidado e responsabilidade com o bem-estar futuro.
Referências Bibliográficas
1. Micha JP et al. A review of sunscreen in the prevention of skin cancer. J Oncol Pharm Pract. 2025;31(7):1145-1149.
2. Serpone N. Sunscreens and their usefulness: have we made any progress in the last two decades? Photochem Photobiol Sci. 2021;20(2):189-244.
3. Instituto Nacional de Câncer (Brasil) Estimativa 2026 : incidência de câncer no Brasil / Instituto Nacional de Câncer. – Rio de Janeiro : INCA, 2026.
4. WHO CLASSIFICATION OF TUMOURS. WHO classification of skin tumours. 4th ed. Lyon: International Agency for Research on Cancer, 2018. v. 11
5. Instituto Nacional de Câncer (Brasil). Disponível em: https://www.gov.br/inca/pt-br/assuntos/cancer/numeros/estimativa/por-neoplasia-taxas-ajustadas/pele-melanoma (acesso em 15/02/2026).
6. Addor FAS et al. Protetor solar na prescrição dermatológica: revisão de conceitos e controvérsias. Anais Brasileiros de Dermatologia (Portuguese). 2022; 97 (2): 204-222.
7. Lim HW et al. Sun exposure and protection habits: Self-reported attitudes, knowledge and behaviours. J Eur Acad Dermatol Venereol. 2024;38(10):2024-2033.
8. Chiavegato A et al. O potencial do uso de estratégias de planificação e análise de dados para transformar a atenção primária à saúde. Rev. Saúde Pública. 2025; 57 (Suppl 3).
9. SBD - Sociedade Brasileira de Dermatologia. Disponível em: https://sbd.org.br/campanha/dezembrolaranja/ (acesso em 15/02/2026)
10. Cordoni M et al. Poster ID - P1180: Economic Impact Analysis and Public Health Benefits of Regular Sunscreen Use in Preventing Skin Cancer in Brazil: A Comprehensive Analysis. Presented at the European Academy of Dermatology and Venereology Annual Congress, 17-20 September 2025, Paris, France. EADV Congress 2025.
11. Pereira C, Hacon S. A avaliação de impacto à saúde como campo de saber. Saude soc. 2017; 26(3):829–35.

















